
Schmerztherapie
Mit der Diagnose „Tumorerkrankung“ werfen sich plötzlich und unvorhergesehen eine ganze Menge Fragen auf, über die man sich naturgemäß vorher wenig Gedanken gemacht hat. Was bedeutet die Erkrankung für meinen Alltag und meine Zukunft? Werde ich ab jetzt meine Zeit in Krankenhäusern und in Praxen verbringen? Werde ich weiterarbeiten können? Muss ich unter Schmerzen leiden? Werde ich viele Medikamente brauchen, auch starke Schmerzmittel? Diese oder ähnliche Fragen drängen sich auf. Eindeutige und einfache Antworten wird es nicht geben und die Antworten werden von der jeweiligen Situation und vom einzelnen Menschen abhängen. Der folgende Artikel will zum Thema Schmerz Stellung nehmen und hier mögliche Wege aufzeigen.
Werde ich im Rahmen meiner Tumorerkrankung Schmerzen bekommen?
Nimmt man alle Tumorpatienten zusammen, so lässt sich feststellen, dass ungefähr die Hälfte aller Patienten im Laufe der Erkrankung Schmerzen haben werden. 20 – 50 % aller Patienten haben diese Schmerzen schon zu Beginn des Leidens und viele wurden durch Schmerzen auf die Erkrankung aufmerksam gemacht. Es ist also wahrscheinlich, dass man sich angesichts einer solchen Erkrankung mit dem Thema Schmerz befassen muss. Schmerzen haben aber nicht immer etwas mit Tumorerkrankungen zu tun, d. h. nicht jeder Schmerz, der im Rahmen einer Tumorerkrankung auftritt, hat mit der Erkrankung ursächlich zu tun. Jeder Mensch weiß, was Schmerz ist und ist auf die eine oder andere Weise damit in Berührung gekommen. Kopf- und Rückenschmerzen sind uns allen ein Begriff und diese Beschwerden verschwinden natürlich beim Auftreten eines Tumors nicht plötzlich. Sie müssen aber bei einer umfassenden Schmerzbehandlung mit berücksichtigt werden.
In einer wissenschaftlichen Untersuchung zur Häufigkeit von Tumorschmerzen fand einer der Gründer der deutschen Palliativmedizin am Malteserkrankenhaus in Bonn, Prof. E. Klaschik, heraus, dass neben Schwäche und Verstopfung, Schmerzen zu den am häufigsten beklagten Symptomen gehörten, die Patienten bei der Aufnahme auf eine Palliativstation genannt hatten. Untersucht hatte er einen Zeitraum von 1990 – 2006. In einer neueren Untersuchung durch die Epidemiologin Dr. Lindena vom CLARA-Institut in Berlin stand das Symptom Schmerz nicht mehr an erster Stelle der Problembereiche. Dies kann durchaus als Anzeichen gedeutet werden, dass sich die Versorgung von Tumorschmerzpatienten in den letzten Jahren verbessert hat.
Schmerz ist bei Tumorerkrankung durchaus ein regelmäßig vorhandenes Problem. Das klingt zwar zunächst beunruhigend aber es gibt in diesem Zusammenhang auch eine gute Botschaft. Tumorschmerzen lassen sich nämlich in der Regel gut behandeln.
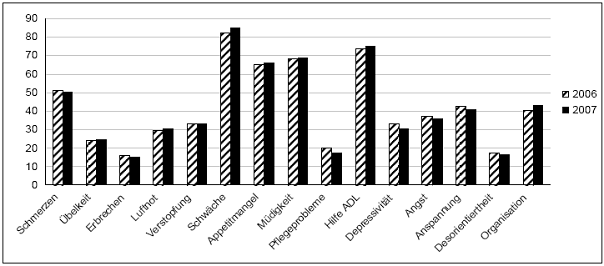
Abb. 1: Problembereiche bei der Aufnahme auf eine Palliativstation (Lindena 2007)
Was kann bei einer Tumorerkrankung Schmerzen verursachen?
Was kann bei einer Tumorerkrankung Schmerzen verursachen?
Die wichtigste und häufigste Schmerzursache ist das Einwachsen eines Tumors in Organe, die schmerzempfindlich sind (z. B. Knochen) oder die Einengung empfindlicher Organe, wie z. B. Nerven. Auch eine starke Vergrößerung von mit Tumor befallenen Organen kann schmerzhaft werden. Nicht nur der Tumor selbst kann Schmerzen verursachen, auch Therapiemaßnahmen, wie z. B. Operationen, Chemotherapien und Bestrahlungen können Schmerzen verursachen. Dabei ist es oft schwierig diese Ursachen scharf voneinander zu trennen. Schmerzen können auch indirekt mit dem Tumor zusammenhängen. So kann z. B. eine Gürtelrose (Viruserkrankung durch Herpes Zoster) während einer Tumorerkrankung auftreten und dann auch Schmerzen verursachen.
Wichtige Fragen zum Schmerz selbst
Bevor man sich Gedanken zur Schmerztherapie machen kann, sollte man das Schmerzproblem eingrenzen und beschreiben. Wo genau sitzen die Schmerzen? Seit wann sind sie aufgetreten und wie stark sind sie? Durch was lassen sie sich bisher beeinflussen? Was verstärkt? Was lindert? Dies sind Fragen, die vom betreuenden Arzt gestellt werden, bevor eine Therapie beginnen kann. Eine schwierige Frage ist die nach der Schmerzstärke.
Kann man Schmerz messen?
Man kann in der modernen Medizin viel messen. Hunderte verschiedener Blutwerte, die Knochendichte, die genaue Größe von Organen und Tumoren, Blutdruck und Herzrhythmus, um nur einige Beispiele zu nennen. Beim Schmerz allerdings wird es schwierig. Man kann zwar heutzutage Nervenmessungen machen, die aussagen wie schnell ein Nerv Signale, auch Schmerzsignale, weiterleiten kann. Wie stark diese aber empfunden werden, kann man nicht messen. Woran liegt das? Schmerz ist eine hochemotionale Sache, die naturgemäß einer stark individuell unterschiedlichen Bewertung unterliegt. Man weiß z. B. von Sportlern, dass sie oft im Laufe von Wettkämpfen, d. h. Situationen mit hoher Motivation und starken Glücksgefühlen, Verletzungen kaum wahrnehmen. Auf der anderen Seite sind Trauer und Wut Zustände, in denen wir Schmerzen deutlich stärker wahrnehmen. Es gibt viele Faktoren, die Schmerzen lindern aber auch verstärken können. Untersuchungen haben gezeigt, dass ein exakt gleicher Schmerzreiz (z. B. ein Nadelstich) mit Vorankündigung bei einem Versuchsteilnehmer deutlich höhere Schmerzen erzeugt als ein plötzlicher und unvorhergesehener Schmerz. Dabei wird die Schmerzstärke dann noch von verschiedenen Menschen verschieden hoch eingeschätzt.
Schmerz ist also etwas höchst Subjektives. Man kann Schmerz schwer zwischen verschiedenen Menschen vergleichen und niemand kann den Schmerz eines anderen Menschen zuverlässig einschätzen. Auch für einen Arzt ist es schwierig das Leiden eines Patienten mit Schmerzen einzuschätzen.
Um diesem Problem zu begegnen, ist man schon in den Anfängen der Schmerztherapie dazu übergegangen den Schmerz auf einer Schmerzskala einzuteilen. D. h. der Betroffene selbst muss die Schmerzstärke, z. B. auf einer Skala von 0 – 10 einordnen (siehe Abbildung 2) und kann so nachvollziehen, ob die Beschwerden gleich bleiben, stärker oder schwächer werden. Dabei bedeutet die Zahl 0: ich habe keine Schmerzen und 10: ich habe den stärksten mir vorstellbaren Schmerz. Mit Hilfe einer solchen Einteilung kann das Schmerzniveau (z. B. mittelstark, sehr stark) dann auch einfacher kommuniziert werden.
Das Ziel dieser Messung ist nicht ein Vergleich mit anderen Patienten („der hat stärkere/schwächere Schmerzen wie ich“) sondern dient allein der Einschätzung des Leidens eines individuellen Patienten und hilft dem Arzt bei der Anpassung einer Schmerztherapie.

Abb. 2: Schmerzstärkeskala von 0 - 10
Diagnose vor Therapie
Diagnose vor Therapie
Dieser Grundsatz der Medizin gilt selbstverständlich auch für die Schmerztherapie. Bevor man eine Therapie planen kann, sollten Schmerzursachen so gut wie möglich eingegrenzt und die Ziele einer Schmerztherapie definiert werden.
Die Schmerzursachen wurden oben bereits erwähnt. Hat man eindeutige Hinweise auf die Ursachen, lässt sich eine Therapie besser anpassen. So ist es z. B. wichtig zu wissen, ob es sich um Schmerzen handelt, die durch Knochenmetastasen hervorgerufen werden oder um Bauchschmerzen, die eventuell durch Tumoren in Bauchspeicheldrüse oder Leber bedingt sind. Die entsprechenden Schmerztherapien unterscheiden sich dann in einigen Punkten. Eine exakte Zuordnung gelingt aber nicht immer. In diesen Fällen wird dann eine Basis-Schmerztherapie begonnen und je nach Wirkung und Erfolg angepasst.
Die Ziele einer Schmerztherapie liegen zunächst auf der Hand. Man möchte eine Schmerzlinderung erreichen. Dabei ist aber nicht aus den Augen zu verlieren, warum man diese Schmerzlinderung braucht. Es geht eben nicht allein um die Verminderung der Schmerzstärke, sondern um die Wiedererlangung oder Aufrechterhaltung einer guten Lebensqualität. Damit ist in erster Linie der Erhalt der Mobilität und die Fähigkeit die Dinge des täglichen Lebens ausführen zu können gemeint. Ein guter Schlaf und die Teilnahe am sozialen Leben zählen ebenso dazu.
Das Ziel den Schmerz völlig auszuschalten ist eher unrealistisch. Um eine befriedigende Lebensqualität zu erreichen, ist eine Schmerzreduktion auf ein erträgliches Niveau meist schon ausreichend.
Welche schmerztherapeutischen Möglichkeiten gibt es für Tumorpatienten?
An erster Stelle stehen Therapieverfahren, die eine Ursache der Schmerzen beheben können. Ist z. B. die Tumorgröße ein Problem, d. h. ein Tumor drückt auf andere Organe oder eine Lebermetastase, führt zu Spannungen in der Leber und damit zu entsprechenden Bauchschmerzen, dann können Verfahren richtig sein, die den Tumor entfernen oder zumindest reduzieren können. Gemeint sind Operationen, Strahlentherapien oder Chemotherapien. Als alleinige Therapien sind diese Verfahren aber manchmal nicht ausreichend. Eine Schmerzlinderung durch eine Strahlentherapie stellt sich z. B. oft erst verzögert ein. Es sind dann ergänzende Maßnahmen notwendig. Die ursächliche Therapie und die symptomatische Therapie schließen sich nicht aus, sondern werden häufig kombiniert angewandt.
In Abhängigkeit von der Schmerzstärke werden frühzeitig Schmerzmedikamente empfohlen und gerade bei Tumorschmerzpatienten sehr erfolgreich eingesetzt.
Bis zu 90 % aller Tumorschmerzpatienten können medikamentös zufriedenstellend behandelt werden. Dies ist schon seit längerer Zeit bekannt und die Weltgesundheitsorganisation (WHO) hat mit ihrem Stufenschema zur Tumorschmerztherapie wesentlich zur Verbreitung dieser Erkenntnis beigetragen.
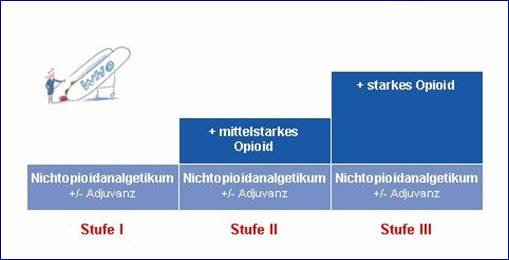
Abb. 3: WHO-Stufenschema Schmerzmedikation
Tumorschmerzen sind oft Dauerschmerzen. Alleine aus diesem Grunde machen bedarfsweise bzw. unregelmäßig eingenommene Schmerzmedikamente keinen Sinn. Eine gute medikamentöse Einstellung beinhaltet daher Präparate mit langer Wirkdauer, die regelmäßig, oft nach Uhrzeit, eingenommen werden. Für eventuell auftretende Schmerzspitzen sollten schnellwirksame Medikamente zur Hand sein. Die Häufigkeit der Schmerzmitteleinnahme richtet sich nach der jeweiligen Wirkdauer des Präparates. Es gibt inzwischen Zubereitungen, die einen Tag und länger wirken und damit eine häufige Einnahme überflüssig machen. Voraussetzung für Langzeitmedikamente ist aber eine stabile Schmerzsituation bzw. eine gute und ausführliche Einstellung des gesamten Regimes.
Sind Schmerzmedikamente schädlich?
Sind Schmerzmedikamente schädlich?
Alle Medikamente, auch Schmerzmittel greifen in den Organismus ein, müssen aufgenommen und wieder abgebaut werden. Dies stellt selbstverständlich eine Belastung des Körpers, insbesondere von Niere und Leber, dar. Forschungsergebnisse zeigen jedoch, dass starke und stärkste Schmerzen auf lange Sicht dem Körper ebenso, wenn nicht noch mehr schaden können. Es geht also um eine Risiko-Nutzen-Abwägung und die spricht gerade in der Tumorschmerztherapie eindeutig für eine begleitende gute medikamentöse Schmerzeinstellung. Natürlich gibt es Unterschiede, gerade bei den Schmerzmitteln, sowohl in der Wirkung auf die verschiedenen Organe, als auch in Anzahl und Ausprägung von Nebenwirkungen. Zu den bestverträglichsten und am wenigsten toxischen Substanzen zählen Morphine bzw. die synthetischen Morphine oder sogenannten Opioide. Richtig eingesetzt, können sie eine sehr gute Schmerzlinderung und anhaltenden Verbesserung bei gleichzeitig gut beherrschbarem Nebenwirkungsprofil erzielen.
Zur Behandlung von Nebenwirkungen, wie z. B. die Verstopfung oder die zu Beginn gelegentlich auftretenden Übelkeit sind heute gute Mittel verfügbar. Wichtig ist eine gute Kommunikation zwischen Patient und Behandler, damit auch hier eine schnelle Einstellung erfolgen kann.
Was ist besser, Spritzen oder Tabletten?
Was ist besser, Spritzen oder Tabletten?
Ein Hauptziel der Schmerztherapie ist die Unabhängigkeit des Patienten zu bewahren. Tabletten, Tropfen oder Schmerzpflaster können nach einer Einstellungsphase selbständig angewandt werden und benötigen den Therapeuten lediglich zur gelegentlichen Kontrolle und Anpassung des Therapieregimes. Es gibt heute exzellente orale Medikamente die ebenso gut wirken wie Spritzen. Injektionen wirken nicht unbedingt besser als eine Tablette. Auf Infusionen oder Spritzen weicht man nur dann aus, wenn es nicht zu beherrschende Probleme beim Schlucken oder im Falle eines Schmerzpflasters mit der Haut gibt. Sollte dies tatsächlich der Fall sein, gibt es inzwischen auch hier Möglichkeiten eine Therapie zuhause durchzuführen (Eigeninjektion nach Anleitung, externe Schmerzpumpe).
Welche zusätzlichen oder speziellen Maßnahmen gibt es?
Welche zusätzlichen oder speziellen Maßnahmen gibt es?
Neben der genannten Schmerztherapie mit Medikamenten gibt es auch spezielle Verfahren, die dann angewandt werden, wenn eine Tumor- oder Schmerzart dazu geeignet ist oder wenn Basis-Maßnahmen nicht ausreichen. Dazu zählen dann spezielle Schmerzmittelinjektionen an zentrale Nerven, elektrische Verfahren wie TENS (transkutane elektrische Nervenstimulation) oder die elektrische Rückenmarksstimulation. Stehen bei Tumoren im Bauchraum starke Bauchschmerzen im Vordergrund, kann manchmal mit speziellen Injektionen in das Sonnengeflecht (Plexus coeliacus), Abhilfe geschaffen werden.
Leidet ein Patient an vielen Knochenmetastasen, bieten sich manchmal auch spezielle strahlentherapeutische Maßnahmen an (z. B. eine Radionuklid-Therapie mit Samarium), die über eine Verkleinerung der Metastasen häufig eine sehr gute Schmerzlinderung erzielen können.
Um bei starken Schmerzen wieder auf die Beine kommen zu können, sich selbst versorgen zu können und mit den Anforderungen des täglichen Lebens zurecht zu kommen, sind neben einer medikamentösen Therapie in vielen Fällen weitere Maßnahmen notwendig. Dazu zählen verschiedene physiotherapeutische Verfahren und Übungen und natürlich das Gespräch mit ärztlichen und psychologischen Therapeuten und Seelsorgern über konkrete Sorgen und Nöte, die die Krankheit betreffen.
Wie gehe ich vor, wenn ich Schmerzen bekomme?
Wie gehe ich vor, wenn ich Schmerzen bekomme?
An dieser Stelle sei nochmals betont, dass Schmerzen bei Tumorerkrankungen zwar relativ häufig vorkommen aber in aller Regel sehr gut zu behandeln sind. Man braucht also nicht verzweifeln. In einem ersten Schritt sollte der betreuende Hausarzt und der Onkologe angefragt werden. Viele Behandlungen lassen sich von zuhause aus beginnen und eine Schmerztherapie ist durchaus auch ambulant einzustellen. Wichtig ist, dass man frühzeitig Kontakt zu seinen Therapeuten aufnimmt und nicht versucht den Schmerz auszuhalten oder „die Zähne zusammenzubeißen“. Damit tut man sich keinen Gefallen und erschwert unter Umständen die spätere Anpassung einer Schmerztherapie.
Wenn Schmerzen ambulant nicht befriedigend einzustellen sind, gibt es die Möglichkeit einer stationären Behandlung in den Abteilungen der Gastroenterologie, Onkologie, Schmerztherapie, Palliativmedizin und Nuklearmedizin. Alle diese Fachbereiche sind in der Zentralklinik Bad Berka vorhanden und helfen in schwierigen Fällen gerne weiter.


